Rak jajnika
Rak jajnika peti je po učestalosti među malignim bolestima od kojih obolijevaju žene i najmaligniji od svih ginekoloških karcinoma. Svake se godine u Hrvatskoj rak jajnika dijagnosticira kod više od 400 žena. Rak jajnika kasno stvara simptome te se u 3/4 slučajeva otkriva u poodmaklom stadiju kada izlječenje više nije moguće. Zbog toga je petogodišnje preživljenje kod raka jajnika manje od 50 %.
Osnovu liječenja predstavlja kirurški zahvat kojemu je cilj odstraniti što više tumorom zahvaćenih organa. Kada operacijom nije moguće odstraniti tumorsku masu u potpunosti, liječenje se nastavlja primjenom kemoterapije. Novim pametnim lijekovima ciljano se djeluje na tumorske stanice čime se dodatno poboljšava ishod liječenja.
Unatoč napretku ostvarenom u liječenju raka jajnika, rano je otkrivanje još uvijek najvažnija garancija dugotrajnog preživljenja bolesnica.
Anatomija jajnika
Jajnici su parni organi ovalnog oblika smješteni u maloj zdjelici. Dimenzije jajnika u odrasle žene su 3 x 1,5 x 1,5 cm. U uskom su doticaju s jajovodima iako s njima nisu neposredno spojeni. Na jajovode se nastavlja maternica. Mreža ligamenata građenih od vezivnog tkiva drži reproduktivne organe žene u određenom položaju.
U reproduktivnoj dobi, tijekom svakog menstrualnog ciklusa u jajniku sazrije po jedno jajašce spremno za oplodnju. U trenutku ovulacije dolazi do pucanja opne folikula (tzv. Grafov folikul), a oslobođena jajna stanica dospijeva u jajovod odakle se spušta u šupljinu maternice.
Osim što stvara spolne stanice, jajnik ima i endokrinu ulogu – izlučuje hormone estrogen i progesteron. Po završetku generativne dobi, jajnici prestaju stvarati jajne stanice, a smanjuje se i lučenje hormona. Postepeno se smanjuju na veličinu koštice šljive.
Rak jajnika – statistika
Najčešći oblik zloćudnog tumora jajnika naziva se medicinskim rječnikom epitelni rak (epitelni karcinom) jer se razvija iz površinskih epitelnih stanica, najčešće u starijoj dobi. Epitelni rak čini 90% svih slučajeva raka jajnika. Preostalih 10% čine karcinomi germinativnih stanica te stromalni tumori koji se češće razvijaju u mlađih žena ili adolescentica.
Rak jajnika na četvrtom je mjesto po učestalosti kod osoba ženskog spola – odmah iza raka dojke, raka debelog crijeva i raka pluća. Incidencija raka jajnika u Svijetu bila je u porastu od sredine sedamdesetih godina pa do kraja 20.stoljeća. To se može tumačiti povećanjem udjela starijih žena u populaciji, ali i boljim dijagnostičkim metodama koje su omogućile otkrivanje većeg broja asimptomatskih tumora. Od početka ovog stoljeća rak jajnika u blagom je padu što neki znanstvenici povezuju s upotrebom oralnih kontraceptiva. U Hrvatskoj, incidencija raka jajnika još je uvijek u porastu.
Smrtnost od raka jajnika u razvijenom svijetu također je u padu, međutim taj je pad znatno sporiji od pada njegove incidencije. Razlog je tome nepostojanje učinkovitih metoda ranog otkrivanja raka jajnika.
Petogodišnje preživljenje kod raka jajnika, prema podacima iz razvijenih zemalja iznosi nešto manje od 50%, dok 10-godišnje preživljenje ne prelazi 40%. oko 94 % za rak lokaliziran na jajnik.
Kako nastaje rak jajnika?
Kod većine žena, rak jajnika nastaje sporadično, iako postoje i one s vrlo izraženom obiteljskom sklonošću. Općenito se smatra da je nasljedna sklonost odgovorna za približno 10% svih slučajeva epitelnog raka jajnika. Kod žena s nasljednim rakom jajnika, u obitelji obično postoji i povećana učestalost raka dojke. U 90% takvih slučajeva radi se o mutaciji BRCA gena.
Kod sporadičnog oblika raka jajnika, kao faktori rizika ističu se: rana prva menstruacija, kasni početak menopauze, neplodnost te starija životna dob. S druge strane, hormonska kontracepcija, trudnoća i dojenje te podvezivanje jajovoda smanjuju rizik od nastanka raka jajnika.
Iako definitivne potvrde za to nema, nedavno objavljeni radovi upućuju da endometrioza može povećati učestalost određenog oblika raka jajnika. Također, nije potvrđeno niti da korištenje lijekova za stimulaciju ovulacije u postupcima potpomognute oplodnje povećava rizik za nastanak raka jajnika.
Kako otkriti rak jajnika?
Preživljenje je kod raka jajnika usko povezano sa stupnjem proširenosti bolesti u trenutku njenog otkrivanja. Zbog toga je rana detekcija najbolji način za smanjenje smrtnosti od ove bolesti. Pronalaženje dovoljno osjetljivog i specifičnog testa za rano otkrivanje raka jajnika otežava činjenica da se rak jajnika ne razvija iz prekanceroznih tvorbi koje bi se mogle na vrijeme uočiti.
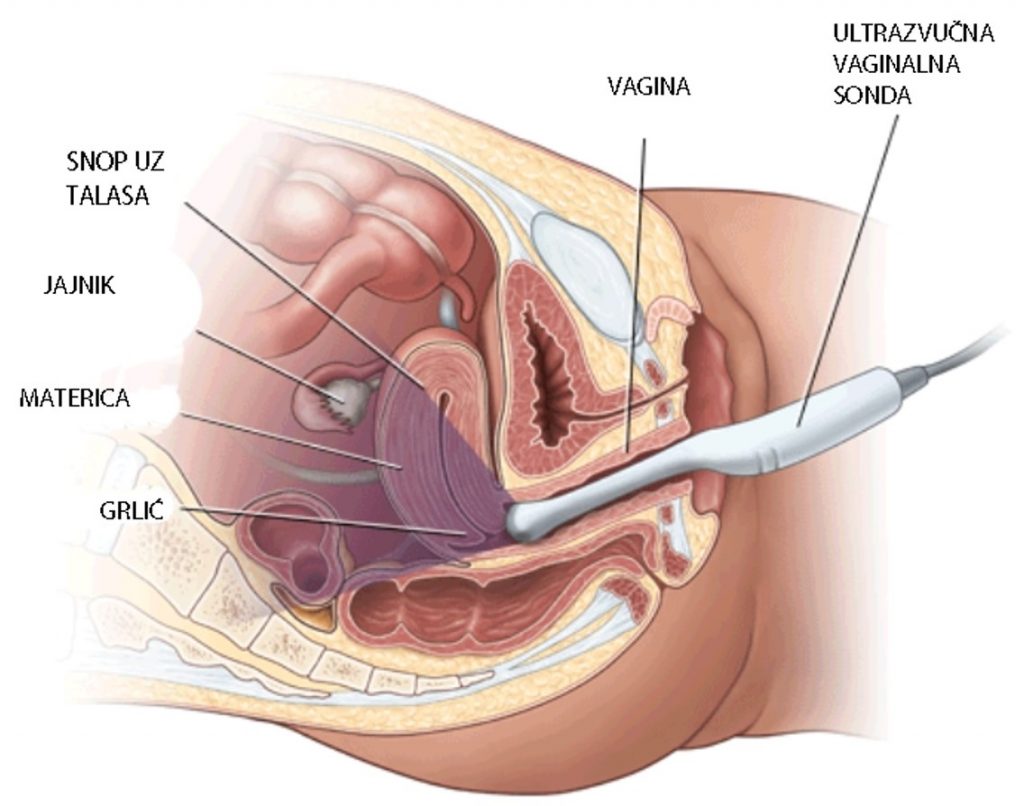
Za rano otkrivanje raka jajnika, od koristi mogu biti određivanje vrijednosti tumorskog markera CA-125 iz krvi te pregled transvaginalnim ultrazvukom (UZV) jednom godišinje. Međutim, niti jedan od ovih dijagnostičkih postupaka ne provodi se rutinski. CA-125 nije dovoljno osjetljiv i specifičan. To znači da je moguć lažno pozitivni nalaz kod zdravih žena, odnosno lažno negativan nalaz kod žena koje imaju rak. Međutim, kretanje vrijednosti markera CA-125 od iznimne je koristi za praćenje rezultata liječenja i ranu detekciju povrata ili progresije bolesti kod žena koje već imaju potvrđen rak jajnika.
Ultrazvuk je radiološka metoda koja omogućuje prikaz jajnika i okolnih tkiva, pa tako i promjena koje mogu upućivati na rak.
Rak jajnika smatra se „tihom bolešću“ jer se simptomi u pravilu javljaju tek u uznapredovalom stadiju, kao posljedica prisutnosti velike tumorske mase ili tekućine u trbušnoj šupljini.
Najčešći simptomi raka jajnika su:
- grčeviti bolovi u trbuhu koji traju dulje od 2 tjedna
- osjećaj napuhivanja
- pritisak u zdjelici
- mučnina ili žgaravica
- smetnje u pražnjenju crijeva (zatvor ili proljev)
- povraćanje
- urinarni simptomi poput nevoljnog istjecanja mokraće
- ginekološke smetnje poput nepravilnog vaginalnog krvarenja ili bolnost tijekom spolnog odnosa
- opći simptomi: umor, gubitak apetita, neobjašnjivo smanjenje ili povećanje tjelesne težine.
Rak jajnika – dijagnoza
Kod sumnje na rak jajnika inicijalno se preporučaju radiološke pretrage kao što su kompjuterizirana tomografija (CT) i magnetska rezonanca (NMR). Korisne informacije može dati i ultrazvučni pregled jajnika. Iako su sve ove pretrage nedovoljne za postavljanje definitivne dijagnoze, mogu pružiti uvid u lokalizaciju i stupanj proširenosti sumnjive mase u maloj zdjelici. Također, njima se može uočiti prisutnost ascitesa, zahvaćenost stijenki crijeva te drugi indirektni znakovi koji upućuju na malignu bolest.
U novije vrijeme ističe se važnost pozitronske emisijske tomografije (PET), no ova metoda nije pokazala prednost pred CT-om prilikom detekcije tumora manjih od 1 cm.
Određivanje markera CA-125 u krvi žena kod kojih se sumnja na rak jajnika preporuča se napraviti prije operacije. Povišene vrijednosti CA-125 (iznad 65 U/mL) prisutne su u oko 80% žena s rakom jajnika. Međutim, test nije dovoljno specifičan niti osjetljiv da bi omogućio postavljanje dijagnoze već služi prvenstveno kako bi se vrijednosti prije operacije mogle uspoređivati s vrijednostima nakon operacije i tako pratiti uspjeh liječenja.
Definitivna dijagnoza raka jajnika postavlja se nakon kirurškog zahvata koji se naziva eksplorativna laparotomija. Njome se pregledava tkivo jajnika, okolni limfni čvorovi i ostali trbušni organi. Uzorci tkiva i tekućine iz trbušne šupljine šalju se na analizu. Ako histološka i citološka analiza za vrijeme operacije pokažu da se radi o malignom procesu, kirurg će u istoj operaciji pokušati odstraniti što je moguće više zahvaćenog tkiva. To je ključno zbog toga jer prognoza bolesnice s rakom jajnika u velikoj mjeri ovisi o veličini zaostale tumorske mase nakon operacije. U većini slučajeva, odstranjuje se maternica, oba jajnika i jajovoda te drugi organi ili dijelovi organa zahvaćeni bolešću.
Za procjenu općeg stanja bolesnice rade se uobičajne fizikalne pretrage te analiza kompletne krvne slike i biokemijska analiza krvi.
Rak jajnika – stadiji
Za vrijeme operacije je vrlo važno odrediti stupanj proširenosti i lokaciju tumorske mase radi određivanja stadija bolesti (eng. staging). O stadiju bolesti ovisi daljnje liječenje i prognoza.
Stadiji I i II smatraju se ranim rakom, dok stadij III i IV nazivamo uznapredovalim rakom jajnika.
Kod uznapredovalog stadija, rak je proširen izvan područja male zdjelice, zahvaća trbušne organe i lokalne limfne čvorove, a kod stadija IV i udaljene organe poput jetre ili pluća.
Kod uznapredovalog raka jajnika, nakon operacije liječenje se nastavlja primjenom kemoterapije, odnosno kemoterapije i biološke terapije.
Rak jajnika – liječenje
U liječenju raka jajnika koriste se kirurška terapija, kemoterapija i radijacijska terapija. Ovisno o stupnju bolesti koriste se zasebno ili se pojedini oblici liječenja kombiniraju.
Osnovni je oblik liječenja kirurško odstranjenje maternice, jajovoda i jajnika kao i najveće moguće odstranjenje tumorskih masa. Primjenjuje se u svih bolesnica osim u početnim stadijima tumora koji sporo rastu kod žena koje još žele roditi. Tada se odstranjuje samo zahvaćeni jajnik.
Kirurško liječenje raka jajnika
Liječenje epitelnog raka jajnika započinje kirurškim zahvatom, ako to opće stanje bolesnice i stupanj proširenost bolesti dopušta. Cilj kirurškog liječenja je ukloniti što je moguće više tumorom zahvaćenog tkiva. Dokazano je da je duljina preživljenja kod raka jajnika u direktnoj korelaciji s kvalitetom kirurškog zahvata- što je manje tumorskog tkiva zaostalo nakon operacije, to je prognoza za bolesnicu bolja.
Općenito, u bolesnica s ograničenim epitelnim rakom jajnika odstranjuju se maternica, oba jajnika i jajovoda, a radi se i biopsija limfnih čvorova. Kod uznapredovale bolesti, osim reproduktivnih organa, odstranjuju se ostala zahvaćena tkiva poput dijelova crijeva, slezene i slično. Nakon što se operacijom odstrani što je više moguće zahvaćenih tkiva, slijedi kemoterapija.
Osim inicijalnog kirurškog zahvata, ponekad će biti potrebne dodatna operacije i pregled sumnjivih masa u trbušnoj šupljini
Rak jajnika – kemoterapija
Kemoterapija je primjena lijekova koji uništavaju tumorske stanice. Ti se lijekovi nazivaju citostatici. Mogu se primjenjivati peroralnim putem (u obliku tableta) ili intravenskim putem (kao injekcija u venu ili infuzija). Moguća je i tzv. intraperitonelana kemoterapija- primjena citostatika direktno u trbušnu šupljinu putem katetera. Takav je način primjene citostatika nešto učinkovitiji od intravenske kemoterapije. Međutim, puno je toksičniji u odnosu na nju pa se primjenjuje samo kod žena dobrog općeg stanja koje takvu terapiju mogu podnijeti.
Kemoterapija je sistemska terapija jer lijekovi ulaze u krvotok, putuju tijelom te uništavaju i stanice raka izvan organa koji su njime zahvaćeni (metastaze). Kemoterapija se provodi primjenom jednog ili više citostatika u kombinaciji, čime se pojačava učinak na tumorske stanice. Terapija se primjenjuje u “ciklusima” koji se ponavljaju svakih nekoliko tjedana.
Učinak terapije prati se određivanjem markera CA-125 i radiološkim praćenjem (CT ili NMR).
Unatoč dobrom odgovoru na inicijalnu terapiju, većina bolesnica će ipak doživjeti pogoršanje (progresiju) bolesti. Takve bolesnice kandidati su za ponovnu primjenu kemoterapije koja se naziva drugolinijskom kemoterapijom. Za ovaj tip bolesnica, terapijska opcija može biti i zračenje, ako se radi o ograničenoj bolesti u maloj zdjelici.
Budući da kemoterapija osim na tumorske stanice djeluje i na zdrave stanice, njena primjena može biti povezana s razvojem neželjenih učinaka (nuspojava). Najozbiljnija je nuspojava citostatika potiskivanje stvaranja bijelih krvnih stanica, zbog čega bolesnice postaju osjetljivije na razvoj infekcija. Takve se infekcije liječe primjenom antimikrobnih lijekova. Oporavak bijelih krvnih stanica koje nas brane od mikroorganizama može se ubrzati i primjenom lijeka koji stimulira njihov rast i razvoj. Zbog manjka crvenih krvnih stanica uzrokovanog kemoterapijom, bolesnice mogu osjećati slabost, umor i vrtoglavicu.
Ako je smanjenje broja bijelih krvnih stanica izraženo, ponekad je potrebno promijeniti dozu citostatika ili produljiti razdoblje između dva ciklusa. Nuspojave kao što su mučnina, povraćanje, proljev ili zatvor te suhoća usta posljedica su učinka kemoterapije na usnu šupljinu i probavne organe. Mnoge od tih nuspojava uspješno se sprječavaju ili liječe lijekovima. Može se javiti i gubitak kose, trnjenje ruku i nogu te promjene na noktima.
Rak jajnika – radioterapija
Radioterapija se također ponekad primjenjuje kod epitelnog raka jajnika- uglavnom za ublažavanje simptoma koji nastaju kao posljedica zaostale tumorske mase u području zdjelice ili trbuha.
Rak jajnika – ciljano biološko liječenje
Biološka terapija je relativno novi, ali izrazito učinkovit način liječenja raka. Sastoji se u primjeni antitijela ili tzv. malih molekula. Biološka terapija naziva se još i ciljanom terapijom zato jer ciljano uništava tumorsku stanicu, bez negativnog utjecaja na zdrave stanice. Stoga primjena bioloških lijekova nije povezana s nuspojavama karakterističnima za primjenu kemoterapije (gubitak kose, mučnina i povraćanje, smanjenje broja bijelih krvnih stanica).
Protutumorska antitijela (tzv. monoklonska antitijela) prepoznaju određene molekule koje se specifično nalaze na površini tumorske stanice ili u cirkulaciji. Takve se molekule nazivaju tumorskim biljezima. Vezivanjem antitijela na te molekule aktivira se imunološki sustav koji tumorsku stanicu sada prepoznaje kao nametnika i uništava.Male molekule zbog svoje veličine ulaze direktno u tumorsku stanicu gdje ometaju unutarstanične mehanizme koji tumorsku stanicu potiču na rast i širenje na udaljena mjesta u tijelu (metastaziranje).
Za liječenje raka jajnika, za svakodnevnu je primjenu odobreno monoklonsko antitijelo koje djeluje na proces angiogeneze (stvaranja krvnih žila), blokirajući opskrbu tumora kisikom i hranjivim tvarima. U kombinaciji s kemoterapijom, antitijelo koje blokira angiogenezu dramatično odgađa širenje uznapredovalog raka jajnika.
Mnogobrojne molekule koje ciljano djeluju na rast i metastaziranje stanica raka jajnika još se nalaze u eksperimentalnoj fazi i dostupne su samo u kliničkim ispitivanjima.
Rak jajnika – potporno liječenje
Osim liječenja usmjerenog na borbu protiv same zloćudne bolesti često je potrebno lijekovima spriječiti ili olakšati podnošenje simptoma bolesti ali i smetnji koje se javljaju uslijed primljene terapije. Potporno liječenje ublažava simptome zloćudne bolesti, ali ne utječe izravno na rast tumora ili ishod bolesti. Ono ima za cilj poboljšati opće stanje i svakodnevno funkcioniranje bolesnika.
Rak jajnika – nuspojave liječenja
Djelovanje na koštanu srž je najčešća komplikacija kemoterapije. Kako iz koštane srži potječu krvne stanice tako se poremećaj odražava i u krvi smanjenjem broja krvnih stanica. Smanjenje broja crvenih krvnih stanica (eritrocita) naziva se anemija, a manifestira se brzim umaranjem, zadihanošću pri svakom naporu, pospanošću i općim osjećajem slabosti. U liječenju nekih vrsta tumora kod kojih je tijekom liječenja došlo do razvoja anemije mogu se koristiti lijekovi iz skupine epoetina. Epoetini su faktori rasta koji prvenstveno stimuliraju proizvodnju crvenih krvnih stanica. Odluku o primjeni takvih lijekova treba donijeti liječnik onkolog koji vodi liječenje protiv raka.
Smanjenje broja bijelih krvnih stanica (leukocita), a posebno jedne podvrste, neutrofila, često je povezano s nastankom infekcija (upala) zbog oslabljene obrambene funkcije organizma. Infekcije mogu napredovati brzo s vrućicom kao glavnim znakom bolesti. Infekcije nastale zbog takvog uzroka mogu biti i opasne po život. Ovisno o jačini nastale neutropenije, ona može biti i ograničavajući čimbenik u provođenju planiranog liječenja koji vodi prema smanjivanju doze i odgađanju kemoterapije, što se događa češće s povećanjem dobi bolesnika. Profilaktička primjena stimulirajućih faktora rasta smanjuje rizik od febrilne neutropenije i rane smrti, uključujući smrtnost uslijed infekcija, i povećava mogućnost primjene pune doze kemoterapijskih lijekova.